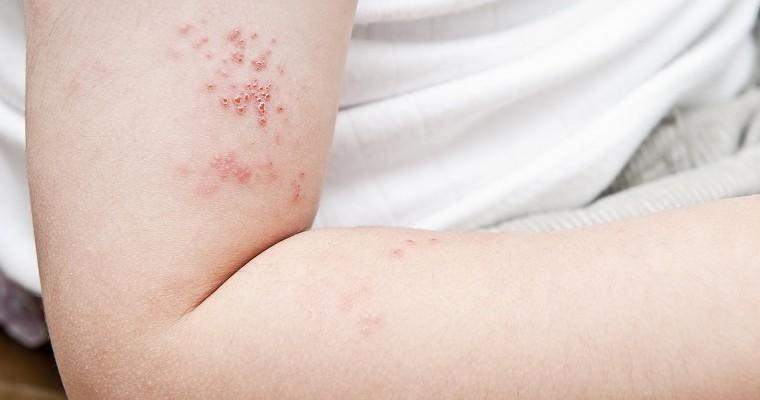
Liszaj płaski jest przewlekłą chorobą skóry, choć może dotyczyć także błon śluzowych. Charakteryzuje się przede wszystkim typowymi zmianami grudkowymi z towarzyszącym świądem.
Liszaj płaski - przyczyny
Przyczyny powstawania liszaja płaskiego nie są znane, jednak prawdopodobny wydaje się związek z procesami autoimmunologicznymi. Bardzo często współistnieje z tzw. GVHR (graft versus host reaction, czyli reakcją typu przeszczep przeciwko gospodarzowi). Taka reakcja zachodzi u osób po przeszczepieniu szpiku, a zmiany charakterystyczne dla liszaja płaskiego bardzo często są jednym z objawów skórnych. Liszaj płaski nierzadko towarzyszy innym chorobom o podłożu autoagresji. Zalicza się tu przede wszystkim autoimmunologiczne zapalenie wątroby. Ponadto istnieje również niemała zależność pomiędzy występowaniem liszaja płaskiego a zakażeniem HCV (wirusem hepatitis C - wirusem zapalenia wątroby typu C). U dużego odsetka chorych z aktywnym zakażeniem stwierdzono obecność liszaja płaskiego o cechach liszaja nadżerkowego w obrębie błon śluzowych.
Istotnymi czynnikami mającymi wpływ na rozwój liszaja płaskiego są też: silny stres psychiczny, sole złota i niektóre leki (np. przeciwmalaryczne).
Jakie są objawy i przebieg liszaja płaskiego?
Liszaj płaski to choroba skóry, którą charakteryzują wykwity na skórze. Są one w formie grudek, błyszczące, o różnych kształtach, najczęściej czerwone, z widoczną na powierzchni zmian siateczką Wickhama (czyli smugowatym zbieleniem na powierzchni zmiany). To, gdzie zmiany się pojawiają jest sprawą bardzo indywidualną. Średnio utrzymują się na skórze kilka miesięcy, do roku czasu. Liszaj płaski może pojawić się nawet wzdłuż zgryzu zębów na błonach śluzowych czy w obrębie owłosionej skóry głowy.
Zobacz także: Przewlekły liszaj rumieniowaty – jak z nim żyć?
Jak poznać, że liszaj płaski ustępuje? Zmienia się wygląd wykwitów skórnych - przybierają one brunatny kolor. Zazwyczaj liszaj nie pozostawia po sobie żadnych blizn, choć w formie zanikowej pozostają miejscowe zmiany.
Liszaj płaski w około 50 proc. pacjentów umiejscawia się w jamie ustnej. Na błonach śluzowych zmiany wyglądają zwykle nieco inaczej - obserwuje się liniowo, drzewkowato lub obrączkowato rozsiane zbielenia nabłonka, obejmujące wewnętrzne powierzchnie policzków, język, czerwienie warg oraz okolice zgryzu zębów. Rzadko obserwuje się zmiany w obrębie narządów płciowych.
Część chorych może prezentować tzw. objawy przepowiadające, którymi są pobruzdowanie, spełzanie luz, zanik płytek paznokcia.
Wyróżnia się kilka odmian liszaja płaskiego:
- przerosła (brodawkująca) - najczęściej obejmująca podudzia. Charakteryzuje się zlewnymi hiperkeratotycznymi ogniskami bez typowych grudek;
- mieszkowa - w formie drobnych grudek z widocznym hiperkeratotycznym czopem;
- zanikowa - o obrączkowatym układzie zmian. W centrum zmian występuje przebarwienie lub zanik bliznowaty;
- pęcherzowa - może występować w dwóch formach. Pierwsza charakteryzuje się pęcherzami wyłącznie w obrębie zmian skórnych na dłoniach i stopach i jest wynikiem działania czynników mechanicznych. Druga obejmuje pęcherze zajmujące nie tylko obszar zmian skórnych, ale także skórę zdrową.
Jakie cechy pozwalają na rozpoznanie liszaja płaskiego?
Rozpoznanie liszaja opiera się na określeniu następujących zmian:
- charakterystycznych cech grudki;
- linijnego lub obrączkowatego układu;
- typowej lokalizacji;
- zajęcia błon śluzowych;
- świądu;
- przewlekłego przebiegu.
Podstawą dla ostatecznego rozpoznania jest badanie histopatologiczne zmian.
Zobacz także: Liszaj płaski, twardzinowy, rumieniowaty - jak rozpoznać zmiany skórne?
Z czym różnicować zmiany typowe dla liszaja płaskiego?
Liszaj płaski powinien być zawsze różnicowany z następującymi chorobami:
- łuszczycą;
- brodawkami płaskimi;
- neurodermitem;
- rogowaceniem białym;
- kandydozą błon śluzowych;
-
pęcherzycą;
- aftami.
Liszaj płaski - leczenie
Leczenie liszaja płaskiego nie obejmuje leczenia przyczynowego. Polega na stosowaniu kortykosteroidów przez kilka tygodni. Najczęściej stosowany jest prednizon (encorton). W ciężkich i opornych na leczenie przypadkach można wprowadzić metotreksat lub cyklosporynę. Jeśli zmiany obejmują błony śluzowe i przyjmują formę nadżerek, dobrze sprawdzają się sulfony w połączeniu z małymi dawkami steroidów.
Ponadto stosuje się leczenie miejscowe. Obejmuje ono maści i kremy steroidowe. W przypadku przerosłych zmian należy wziąć pod uwagę wstrzyknięcia triamcynolonu. Na zmiany w obrębie błon śluzowych działają dobrze preparaty witaminy A (tretynoina).