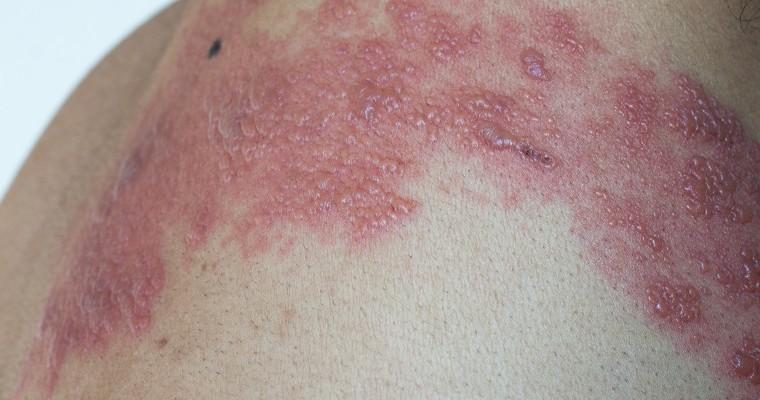
Określenie paraneoplastyczny w przypadku pęcherzycy dotyczy sytuacji, kiedy towarzyszy ona chorobie nowotworowej. Najczęściej jest zwiastunem guzów rozrostowych układu chłonnego. Pęcherzyca paraneoplastyczna (PNP) została dokładnie opisana po raz pierwszy w 1990 roku przez zespół pod kierownictwem G.L. Anhalta. Zmiany skórne pojawiają się przede wszystkim w okolicach narządów płciowych i błonach śluzowych jamy ustnej. W przebiegu choroby nierzadko występują także objawy ze strony układu oddechowego, pokarmowego czy moczowego.
Czym jest pęcherzyca paraneoplastyczna?
Pęcherzyca paraneoplastyczna (paraneoplastic pemphigus, PNP) to dość rzadko występujący skórny zespół paraneoplastyczny, czyli zbiór objawów towarzyszących chorobie nowotworowej, które ustępują zazwyczaj po jej wyleczeniu. Objawy pęcherzycy paraneoplastycznej u większości chorych zajmują błony śluzowe jamy ustnej i spojówek. Ponadto rozprzestrzeniają się z okolic narządów płciowych na pobliskie części ciała i pojawiają się na paznokciach.
Przyczyny pęcherzycy paraneoplastycznej
Pęcherzyca paraneoplastyczna to choroba o podłożu autoimmunologicznym, która w większości przypadków (około 80%) jest powiązana z zaburzeniami limfoproliferacyjnymi. Istnieją doniesienia na temat współistnienia pęcherzycy paraneoplastycznej z guzami litymi takimi jak raki, mięsaki, czerniak złośliwy i inne nowotwory skóry, a także chłoniakiem typu B, białaczką limfatyczną, guzem Castlemana, grasiczakiem, makroglobulinemią Waldenströma i rakiem owsianokomórkowy płuc.
Kryteria diagnostyczne pęcherzycy paraneoplastycznej
Zespół kierowany przez G.L. Anhalta zaproponował w 1990 roku następujące kryteria diagnostyczne dla paraneoplastycznej pęcherzycy skóry:
- wrzodziejąca wysypka na powierzchni skóry i błonach śluzowych,
- zmiany akantolityczne nabłonka i naskórka z liszajowatym zapaleniem skóry,
- obecność przeciwciał IgG oraz białka C3 w przestrzeniach międzykomórkowych lub/i wzdłuż błony podstawnej,
- obecność specyficznych przeciwciał i białek z grupy desmoplakiny i desmogleiny w surowicy.
Zmiany skórne w pęcherzycy paraneoplastycznej
Choroba posiada dużą różnorodność zmian skórnych. W jej przebiegu mogą się pojawić m.in. pęcherze, pęcherzyki, zmiany rumieniowo-wysiękowe, spełzanie naskórka i wykwity typu liszaja płaskiego lub podobne do tych w przebiegu rumienia wielopostaciowego. Na błonach śluzowych stwierdza się nadżerki, którym towarzyszy ból.
Inne objawy pęcherzycy paraneoplastycznej
Pęcherzyca paraneoplastyczna to choroba autoimmunologiczna, dlatego we krwi chorego są obecne liczne przeciwciała skierowane nie tylko wobec komórek skóry, ale i przeciwko nabłonkom innych narządów. W związku z tym objawy składające się na jej obraz kliniczny nie ograniczają się wyłącznie do skóry.
Pęcherzyca paraneoplastyczna jest chorobą skóry, ale powoduje także nadwrażliwość spojówek i zapalenia rogówki, które mogą się stać przyczyną uszkodzenia wzroku, a nawet ślepoty. Pęcherzyca odpowiada też za zaburzenia ogólnoustrojowe, a najczęściej problemy z oddychaniem. Predysponuje do powstania zmiany w obrębie nabłonka pęcherzyków płucnych, co skutkuje niewydolnością oddechową. Bardzo groźnym powikłaniem jest zarastające zapalenie oskrzelików, które w większości przypadków powoduje śmierć chorego. Ponadto nierzadko mogą się pojawić zmiany w obrębie pęcherza moczowego czy przewodu pokarmowego. Zdarzają się przypadki zajęcia przez pęcherzycę paraneoplastyczną paznokci, które ulegają rozmaitym zniekształceniom. Stają się pobruzdowane i zmatowione. Ponadto wykazują wzmożoną łamliwość i pojawiają się na nich wgłębienia.
Rokowanie w pęcherzycy paraneoplastycznej
Przebieg pęcherzycy paraneoplastycznej zależy w dużej mierze od współwystępującego nowotworu. Jest to choroba o złych rokowaniach, jeśli towarzyszy złośliwej zmianie. Literatura przedmiotu donosi, że zdecydowana większość chorych na PNP umiera w ciągu 2 lat, a średni czas przeżycia wynosi zwykle 3 miesiące od postawienia diagnozy.
Na czym polega leczenie pęcherzycy paraneoplastycznej?
PNP wymaga bardzo intensywnej terapii. Leczenie pęcherzycy paraneoplastycznej skupia się na usunięciu guza nowotworowego, co w większości przypadków odbywa się chirurgicznie. Zastosowanie ma farmakoterapia, zwykle w postaci intensywnego leczenia miejscowego. Dużą skuteczność uzyskuje się w terapii prednizonem. Nierzadko konieczne jest przeprowadzenie plazmaferezy, która jest metodą oczyszczania osocza krwi z dużych cząstek. Ponadto pozytywne efekty daje podanie cyklosporyny A o działaniu immunosupresyjnym lub dużych dawek dożylnych immunoglobuliny G, które są najistotniejszymi przeciwciałami biorącymi udział w odpowiedzi wtórnej.
Bibliografia:
1. Kordek R., Onkologia. Podręcznik dla studentów i lekarzy, Gdańsk, Via Medica, 2007.
2. Tilakartne W.M., Dissanayake M., Paraneoplastic pemphigus: a case report and review of literature, “Oral Diseases”, 2005, 11, 326-329.
3. Bębenek M., Pęcherzyca paraneoplastyczna późnym skutkiem całkowitej resekcji czerniaka skóry?, „Journal of Oncology”, 2007, 57(4), s. 424–426.
4. Jabłońska S., Majewski S., Choroby skóry i choroby przenoszone drogą płciową, Warszawa, PZWL, 2006.