Choroba Haileya-Haileya to rzadko występująca, uwarunkowana genetycznie dermatoza. Dziedziczy się ją w sposób autosomalny dominujący. Posiada wiele wspólnych cech histologicznych i klinicznych z chorobą Dariera, zwłaszcza defekt genetyczny dotyczący homeostazy wapnia. Bywa określana także jako choroba Haileyów. Proces terapeutyczny choroby Haileya-Haileya jest bardzo żmudny, a leczenie ma przeważnie charakter miejscowy.
Czym jest choroba Haileya-Haileya?
Choroba Haileya-Haileya w polskiej nomenklaturze medycznej do niedawna była określana jako przewlekła rodzinna łagodna pęcherzyca, łagodna przewlekła pęcherzyca Haileya czy też łagodna pęcherzyca rodzinna. Odstąpiono od stosowania tych nazw ze względu na brak wystarczającego podobieństwa patogenezy choroby Haileya-Haileya i pęcherzycy. Schorzenie to zostało po raz pierwszy opisane w 1939 roku przez braci Williama Howarda Haileya i Hugh Edwarda Haileya. Dotyczy przede wszystkim młodych dorosłych.
Przyczyny choroby Haileya-Haileya
Choroba Haileya-Haileya to rzadko występująca przypadłość, która jest uwarunkowana genetycznie. Jest autosomalnie dominującą akantolityczną chorobą, która nie ujawnia się u każdego posiadacza wadliwego genu. Specjaliści za przyczynę choroby uważają mutację zachodzącą w obrębie genu ATP2C1 w locus 3q21-q24. Mutacja odpowiada za:
- nieprawidłowe rozmieszczenie desmoglein i desmokolin, które uczestniczą w procesie tworzenia desmosomów, czyli połączeń międzykomórkowych odpowiadających za ścisłe połączenie leżących blisko siebie komórek;
- defekt struktury desmosomów polegający zwłaszcza na rozluźnieniu kontaktu między leżącymi obok siebie komórkami naskórka.
Badacze donoszą, że choroba uaktywnia się pod wpływem drażniących czynników alergicznych, mechanicznych (urazów, podrażnień i zadrapań), toksycznych czy infekcyjnych, które powodują oddzielenie się keratynocytów, czyli komórek naskórka pochodzenia ektodermalnego uczestniczących w procesie keratynizacji.
Objawy choroby Haileya-Haileya
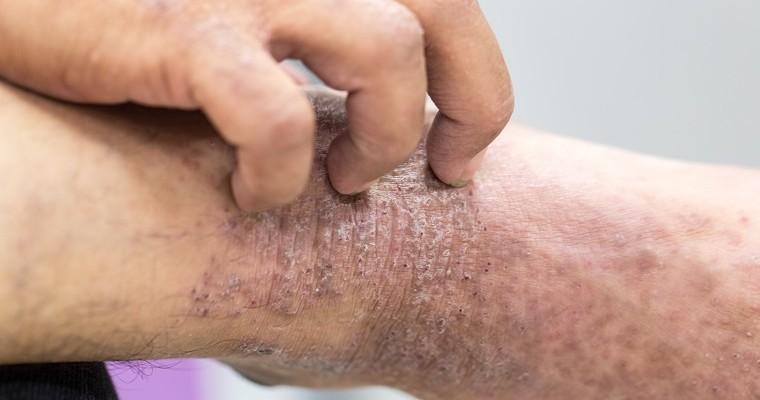
Choroba Haileya-Haileya klinicznie charakteryzuje się wiotkimi pęcherzami na skórze w obszarach wyprzeniowych, głównie w pachach i pachwinach, pod moszną, biustem, na wewnętrznych częściach ud oraz szyi. Niekiedy zmiany skórne występują na całym tułowiu.
Rzadkie są przypadki zajęcia błony śluzowej przełyku, jamy ustnej lub pochwy. U chorych często rozwijają się nadżerki. Bąblom na skórze towarzyszą spękania i rozpadliny, czyli dość głębokie linijne ubytki naskórka i skóry właściwej, które niekiedy dochodzą do głębszych warstw skóry. Zmiany skórne wykazują tendencje do zlewania się ze sobą i tworzenia większych ognisk chorobowych. Zdarza się, że duże bąble na skórze pozostawiają blizny. Chorzy skarżą się też na swędzące pęcherze na skórze o podłożu rumieniowym. Miejscowe zaczerwienienie skóry powstaje na skutek rozszerzenia powierzchownych naczyń krwionośnych. W obrazie klinicznym pojawiają się także strupy, stany zapalne, sączące wykwity czy pękające pęcherze na skórze. Dość często dochodzi do nadkażenia bakteryjnego lub grzybiczego (zwłaszcza drożdżakami) zmian skórnych.
Sporadycznie pojawia się punktowe rogowacenie w obrębie dłoni i stóp czy zmiany na paznokciach. Stan ogólny chorego określa się przeważnie jako dobry. Choroba charakteryzuje się nawrotowym przebiegiem z różnie trwającymi okresami remisji, którym nie towarzyszą żadne objawy.
Rozpoznanie choroby Haileya-Haileya
Rozpoznanie choroby Haileya-Haileya opiera się przede wszystkim na pobraniu materiału do badania histopatologicznego podczas biopsji. W trakcie specjalistycznej konsultacji dermatologicznej należy dokonać rozpoznania różnicowego z wyprzeniem na tle bakteryjnym lub grzybiczym, kandydozą czy odmianą pęcherzykową choroby Dariera.
Na czym polega leczenie choroby Haileya-Haileya?
Haileya-Haileya to rzadka choroba skóry, dlatego jak dotąd nie opracowano dokładnych zasada jej leczenia, które przez to jest dość problematyczne. Dodatkowo terapię utrudnia szybkie podrażnienie świeżo wyleczonej skóry i pojawianie się nowych zmian w postaci wykwitów rumieniowych i pęcherzyków na skórze. Chorzy wymagają stałej kontroli dermatologicznej. Całkowite wyleczenie jest niemożliwe.
W większości przypadków stosuje się terapię miejscową, która skupia się na osuszaniu zmienionej chorobowo skóry. Zastosowanie mają aerozole o działaniu przeciwbakteryjnym i przeciwgrzybiczym, które zapobiegają nadkażeniu. Chorego poddaje się także antybiotykoterapii skojarzonej z kortykosteroidami. Na bąbelki na skórze powinno się stosować retinoidy, które normalizują proces dojrzewania i różnicowania keratynocytów.
Zdarzają się sytuacje, kiedy chorzy wykazują oporność na leczenie miejscowe. Wówczas zaleca się stosowanie sulfonów i małych dawek kortykosteroidów. W skrajnych przypadkach zmienione chorobowo miejsca usuwa się laserowo lub chirurgicznie. Zastosowanie ma najczęściej laser erbowo-yagowy emitujący fale o długości 2940 nm. Pozytywne efekty przynosi także dermabrazja skóry – zabieg, który głęboko złuszcza i wygładza cerę. Osoby chore powinny unikać promieniowania słonecznego i nie korzystać z solariów, ponieważ zaostrzają one przebieg choroby.
Bibliografia:
1. Magdziarz-Orlitz J., Wybrane urządzenia laserowe w codziennej praktyce dermatologicznej, „Dermatologia Estetyczna”, 2009, 11(4), s. 309-316.
2. Jabłońska S., Choroby skóry i choroby przenoszone drogą płciową, Warszawa, PZWL, 2005.
3. Hu Z., Bonifas J.M., Beech J. i wsp., Mutations in ATP2C1, encoding a calcium pump, cause Hailey-Hailey disease, „Nature Genetics”, 2000, 24, s. 61–65.
4. Kaszuba A., Adamski Z., Leksykon dermatologiczny, Lublin, Czelej, 2011.