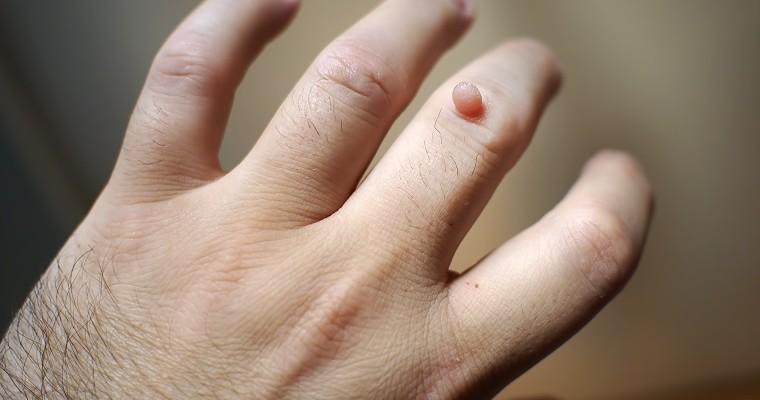
Brodawczak skóry to łagodny nowotwór powstający na tle zakażenia HPV, czyli wirusa brodawczaka ludzkiego. Wirus ten przenosi się z człowieka na człowieka poprzez bezpośredni kontakt. Zarazić się jest nim bardzo łatwo – wystarczy wypożyczenie butów, korzystanie z saun, brodzików czy innego tego typu atrakcji. Wirus brodawczaka ludzkiego może przyczynić się do powstania nowotworu. Brodawczaki mogą pojawić się na skórze całego ciała, jak również na błonach śluzowych, krtani oraz narządach płciowych.
Brodawczak skóry – czym się objawia?
Brodawki to niewielkie grudkowe zmiany o nierównej powierzchni. Pojawiają się w jako pojedyncze lub liczne zmiany, zlewające się ze sobą. Brodawki umiejscowione są na niezmienionej skórze i chociaż są wyraźne, to jednak ich koloryt nie różni się zbytnio. Brodawczaki skóry bardzo często lokalizują się na skórze dłoni lub stóp, szczególnie na wałach około paznokciowych. Czasami są to bolesne zmiany, a umiejscowione na podeszwie stopy uniemożliwiają chodzenie i normalne poruszanie się. Brodawczaki mogą również mieć formę kłykcin, czyli zmian lokalizujących się częściej na błonach śluzowych i w okolicy narządów płciowych. Rozpoznanie brodawczaka skóry leży w kompetencjach dermatologa. Również specjalista decyduje o rodzaju leczenia brodawczaka.
Polecamy: Czym jest brodawczak odwrócony jam nosa i zatok przynosowych?
Skąd się biorą kurzajki i czy warto je usuwać? Odpowiedź znajdziesz w naszym filmie:
Leczenie brodawczaka skóry
Brodawczak skóry leczony może być zarówno zachowawczo, jak również zabiegowo. Miejscowo są stosowane różnego rodzaju maści, płyny lub kremy, których zadaniem jest złuszczanie zrogowaciałego naskórka. Niestety zdarza się, że brodawczak skóry wymaga chirurgicznego opracowania, co z resztą pozwala również na ocenę histopatologiczną zmiany. Wykorzystuje się też często laseroterapię, elektrokoagulację lub krioterapię. Ważna jest też sama profilaktyka, zapobieganie występowaniu brodawek wirusowych, a mianowicie przestrzeganie podstawowych zasad higieny osobistej.
Brodawczak skóry a rak płaskokomórkowy skóry
Brodawczak skóry i rak płaskonabłonkowy skóry to dwa zupełnie różne schorzenia. Brodawczak skóry jest nowotworem łagodnym o etiologii wirusowej. Rak płaskonabłonkowy skóry to nowotwór złośliwy, pojawiający się u osób starszych, który ma związek z narażeniem na promieniowanie słoneczne. W przeciwieństwie do brodawczaka skóry, rośnie bardzo szybko, a w zaawansowanym stadium może dawać przerzuty odległe. Nieleczony grozi zniszczeniem okolicznych tkanek i rozsianym procesem nowotworowym.
Głównym czynnikiem przyczyniającym się do powstania raka płaskonabłonkowego skóry jest nadmierna ekspozycja skóry na promieniowanie słoneczne. Bardzo niebezpieczne mogą okazać się poparzenia, które lokalizują się np. w okolicach małżowin usznych. Rzadko kiedy są to obszary, które człowiek zabezpiecza różnego rodzaju filtrami ochronnymi. Wśród czynników ryzyka pojawienia się raka płaskonabłonkowego skóry wyróżnia się również zainfekowanie brodawczakiem ludzkim. Oczywiście największe znaczenie mają brodawczaki wywołane onkogennymi typami wirusa HPV, jednak wymienia się go jako jeden z czynników ryzyka.
Polecamy: Brodawki płaskie – wirusowe na twarzy i stopie, leczenie naturalne i konwencjonalne
Jak wygląda rak płaskonabłonkowy skóry?
Rak płaskonabłonkowy skóry może mieć formę owrzodzenia z uniesionymi brzegami, jednak czasami przyjmuje również formę brodawkującą, czyli formę guzka o nierównej powierzchni. Aby rozpoznać nowotwór złośliwy, konieczne jest wykonanie badania histopatologicznego. Często niezbędne bywa również wykonanie biopsji węzła wartowniczego, ze względu na duże ryzyko przerzutów do okolicznych węzłów chłonnych.
Rak płaskonabłonkowy skóry – leczenie
Podstawą leczenia raka płaskonabłonkowego skóry jest jego chirurgiczne wycięcie (wraz z granicami zdrowych tkanek), robi się to w znieczuleniu miejscowym. Takie postępowanie jest konieczne, jeśli nie ma pewności, jaki jest charakter każdej zmiany. Żadne inne usunięcie zmiany nie pozwoli na histopatologiczne potwierdzenie nowotworu. Jeśli wiek chorego, wielkość zmiany albo jej lokalizacja nie pozwalają na jej usunięcie, należy rozważyć inne rozwiązania, takie jak radioterapia czy miejscowe leczenie. Czasami konieczne bywa wycięcie pakietu węzłów chłonnych stanowiących spływ okolicy nowotworu. Wszystko jednak zależy od tego, czy biopsja węzła wartowniczego wykazała obecność przerzutu nowotworowego.
Ograniczenie nadmiernej ekspozycji słonecznej jest nie tylko elementem postępowania po rozpoznaniu, lecz przede wszystkim formą profilaktyki. Warto więc korzystać z filtrów przeciwsłonecznych wysokiej wartości.